„Impfen Pro & Contra:
Das Handbuch für die individuelle Impfentscheidung“ von Dr. Martin Hirte
Eine Analyse von Dr. Jan Oude-Aost
19. Teil – “Wahrscheinliche oder gesicherte Impffolgen – Teil I”
“Das Problem der Ausscheidung und Infektiosität von Impfviren hat sich verringert, seit die Schluckimpfung gegen Kinderlähmung durch einen Totimpfstoff ersetzt wurde. Dennoch besteht bei den Lebendimpfungen gegen Masern, Mumps, Röteln, Windpocken und Rotaviren das Restrisiko einer Virusausscheidung und Übertragung auf die Umgebung. Dies kann Kontaktpersonen mit einer schweren Immunschwäche, zum Beispiel während einer Chemotherapie, gefährden. Unklar ist die Gefahr für Kinder im Mutterleib und gestillte Kinder, so dass diese Impfungen bei Schwangeren und stillenden Müttern besser nicht durchgeführt werden. Für gesunde Säuglinge ist jedoch die Impfung von Geschwisterkindern ungefährlich.” (Seite 89)
(Anm. JOA: In Ausgabe von 2018 überarbeitet mit neuer Quelle)
Interessant wäre, ob ein Fall eine solchen Übertragung schon einmal dokumentiert wurde. Theoretische Risiken gibt es viele, letztlich entscheidend ist aber, ob diese auch praktische Konsequenzen haben. An dieser Stelle wird erneut deutlich, dass Hirte die theoretischen Risiken von Impfungen (die er zum Teil aus Ergebnissen von Grundlagenforschung ableitet) höher bewertet als die realen Risiken.
“Jede Impfung kann in seltenen Fällen zu einer akuten allergischen Reaktion führen, die von einer harmlosen Nesselsucht über asthmatische Reaktionen bis hin zum lebensbedrohlichen allergischen Schock reichen kann. Bedrohliche allergische Sofortreaktionen sind eine sehr seltene, aber gesicherte Impfnebenwirkung. Das Risiko für ein lebensbedrohliches Ereignis wird mit 1:600.000 bis 1 Million pro Impfdosis angegeben (Bohlke 2003 (1) ).” (Seite 89)
(Anm. JOA: In Ausgabe 2018 gibt es eine neue Quelle sowie “107 Meldungen von 2001 bis 2017 an das PEI”)
In einem Paper von 2017 (2) wird detailliert beschrieben, welche Substanzen in Impfstoffen solche Allergien auslösen können und wie damit umgegangen werden sollte. Dabei wird unter anderem darauf hingewiesen, dass eine Untersuchung auf eine Allergie im Vorfeld in der Regel nicht sinnvoll ist, weil Menschen oft im Antikörper im Blut haben, ohne jemals klinisch eine Allergie zu entwickeln. Allergische Reaktionen sind ein reales Risiko, doch sie sind weder auf Impfungen beschränkt noch wiegen sie den Nutzen von Impfungen auf.
“Verzögerte allergische Reaktionen gibt es an der Impfstelle in Form einer verstärkten Lokalreaktion mit Schwellung, Rötung, Schmerzhaftigkeit bis hin zu Verhärtungen oder Gewebsuntergang. Es gibt sie aber auch als Allgemeinerkrankung wie zum Beispiel als Blutgefäßentzündung (Vaskulitis) nach der Hepatitis-B- und Grippeimpfung oder als Blutgerinnungsstörung durch Zerstörung von Blutplättchen (Thrombozytopenie) nach der MMR-Impfung.” (Seite 89)
(Anm. JOA: In Ausgabe 2018 ist der letzte Satz allgemeiner formuliert)
Da Hirte keine Quellen nennt, ist fraglich, ob diese Aussage eine wissenschaftliche Grundlage hat. Die „verstärkte Lokalreaktion“ kann auch im Rahmen der gewünschten Reaktion des Immunsystems auf den Impfstoff auftreten. Wie Hirte das von einer „verzögerten allergischen Reaktion“ unterscheiden will, ist mir nicht klar. Auch seine weiteren Behauptungen belegt er nicht mit Quellen.
“In Mitteleuropa hat sich in den letzten 30 Jahren das Vorkommen von Asthmaerkrankungen vervierfacht. Bei Kindern zählt Asthma zu den häufigsten chronischen Erkrankungen (…). Eine gängige Hypothese für diese dramatische Entwicklung ist, dass die Kinder in den Industrieländern heute weniger Kontakt zu Krankheitserregern haben und weniger häufig Infektionskrankheiten durchmachen, was das gewissermaßen »leerlaufende« Immunsystem für eine allergische Sensibilisierung empfänglich macht (Strachan 1989). Dies ist jedoch sicher nur ein Teilaspekt. Das menschliche Immunsystem ist durch die ständig steigende Belastung mit Schadstoffen in Atemluft, Nahrung und Wasser am Rand der Überforderung. Eine besondere Rolle bei der Allergieentstehung scheinen ultrafeine Partikel zu spielen, wie sie etwa aus Dieselfahrzeugen emittiert werden, und Schadstoffe, die mit Luftwegsallergenen eine Verbindung eingehen und ihre Aggressivität vervielfachen.” (Seite 90)
Hirte stellt hier stark vereinfacht die sogenannte Hygienehypothese für die Entstehung von dar. Zum Zeitpunkt der Veröffentlichung des Buches war diese jedoch bereits deutlich komplexer geworden, als er sie hier darstellt (26). Die Aussage in dem Absatz wirkt, als würden vor allem Infektionserkrankungen in der Kindheit vor Allergien schützen, was nicht den Tatsachen entspricht. Auch ist die Umwelt in der Zeit, in der Asthma häufiger wurde, in Deutschland immer sauberer geworden. Als natürliches Experiment kann man die Entwicklung in den neuen Bundesländern sehen. Dort waren vor 1990 viele Schadstoffe relativ ungefiltert ausgestoßen worden, die Durchimpfungsrate war bis 1990 höher als im Westen und trotz dieser Bedingungen gab es weniger Allergien in der DDR. Das alles spricht für andere Ursachen von allergischen Erkrankungen.
“Auch Impfungen können das Risiko für allergische Erkrankungen erhöhen. Jedem aufmerksamen Impfarzt sind Patienten bekannt, bei denen im Anschluss an eine Impfung Ekzeme oder andere allergische Erkrankungen entweder erstmals auftraten oder sich verschlechterten, und zwar auch wiederholt bei Impfauffrischungen: ein sogenannter »Reexpositionseffekt« – ein starker Hinweis auf eine ursächliche Beziehung.” (Seite 90)
Hirte nennt keine Quelle. Studien bestätigen seine Hypothese nicht oder widerlegen sie.
“Impfungen stimulieren das Immunsystem in anderer Weise als natürliche Infektionen. Dadurch kann es in der frühen Kindheit zu einem Ungleichgewicht im Abwehrsystem kommen mit der Spätfolge allergischer oder autoimmuner Erkrankungen (Terhune 2014 (3)
[Anm.: Die Quelle Terhune 2014 ist erst in der Auflage 2015 vorhanden, der Satz steht jedoch genauso in der Auflage von 2012.]
Bei Tieren und lebenden menschlichen Zellen wurde die vermehrte Bildung von Allergieantikörpern (IgE) durch Impfungen experimentell nachgewiesen (Odelram 1994 (4), Imani 2001 (5) ). Diese Fehlsteuerung ist teilweise dem Aluminium in Totimpfstoffen anzulasten, konnte aber auch bei Lebendimpfungen wie dem MMR-Impfstoff gezeigt werden (Brewer 1999 (6) ).” (Seite 90)
Bei Odelram 1994 (7) handelt es sich um einer experimentelle Studie mit Kindern, die bereits Atopie haben. Aluminumadjuvanzien sorgten für höhere IgE-Spiegel im Blut. Das erscheint wenig überraschend, da Adjuvanzien die Aufgabe haben, das Immunsystem zu stimulieren. Wie bereits erwähnt, trifft das Vorhandensein von IgE-Anitkörpern im Blut keine Aussage darüber, ob eine Person eine Allergie hat. Die Autoren fordern weitere Studien.
In Krewski 2007 (8), einer Übersichtsarbeit zu den Gesundheitsrisiken von diversen Aluminum-Präparaten, wird Odenham 1994 erwähnt und Hirtes Behauptung nicht geteilt.
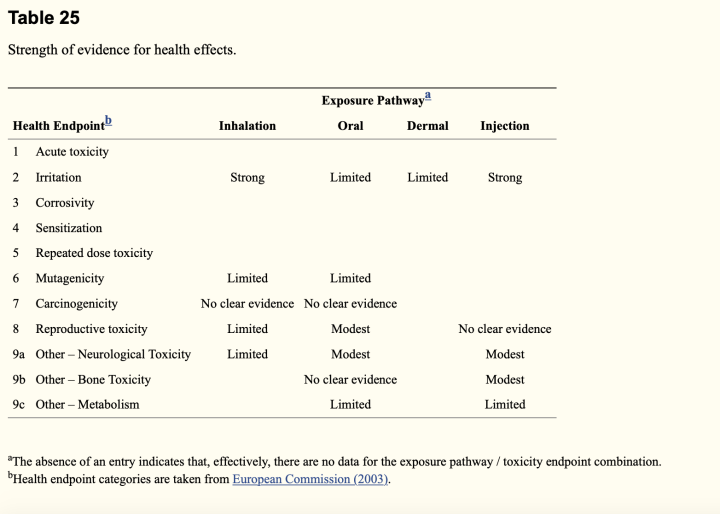
Tabelle aus Krewski 2007, in der angegeben wird, wie gut die Evidenz für verschieden Nebenwirkungen Aluminium ist.
Imani 2001 ist eine Studie an Zellkulturen (9), deren Ergebnisse nicht ohne Weiteres 1:1 auf den Menschen übertragen werden können. Entscheidend sind letztlich immer epidemiologische Daten und die können Hinweise auf dieses Risiko nicht bestätigen.
Brewer 1999 wurde bereits im 15. Teil besprochen. Auch hier zieht Hirte sehr weitgehende Schlüsse für Menschen aus einer tierexperimentellen Studie.
Auch an Terhune 2014 10 lässt sich exemplarisch zeigen, wie Hirte arbeitet: Seine Ansicht zu der Frage, ob Impfungen Autoimmunerkrankungen hervorrufen, stand bereits 2012 fest, dort ist derselbe Satz ebenfalls zu finden, jedoch ohne Quellenangabe. Terhune schien offenbar aus Hirtes Sicht den Eindruck zu erwecken, er liefere einen Beleg für seine Behauptung, so dass er die Arbeit als Quelle nutzt. In Terhune 2014 geht es um Atopie, nicht um Autoimmunerkrankungen. Hirte passt den Satz jedoch nicht an. Die Autoren schreiben in dem Paper, dass es zwar einige Studien mit Hinweisen für den Zusammenhang von Impfungen und Atopie gäbe, die Mehrheit jedoch keinen Zusammenhang finde und einige Studien sogar einen gegenteiligen Zusammenhang konstatieren würden (darin haben geimpfte Kinder weniger Atopie) (11). Hirte sollten die Arbeiten zumindest teilweise bekannt sein, so zitiert er in diesem Kapitel die Arbeit einer Autorin aus demselben Jahr. Zusammenfassend schreiben die Autoren, dass die epidemiologischen Daten keinen Hinweis auf einen Zusammenhang zwischen Impfungen und der Entwicklung von Atopie geben (12). Wobei noch nicht alle Fragen geklärt seien.
“Asthma, Heuschnupfen und Nahrungsmittelallergien sind signifikant häufiger bei Kindern, die gegen Keuchhusten geimpft wurden und später eine Keuchhustenerkrankung durchgemacht haben (Bernsen 2008 (13) )” (Seite 91)
Das Ergebnis ist korrekt wiedergegeben, doch eine Einordnung fehlt. Die AutorInnen schreiben, dass die Ergebnisse nicht dazu geeignet sind, einen kausalen Zusammenhang zu belegen. Es wäre zum Beispiel auch denkbar, dass Menschen, die trotz Impfung eine Keuchhusteninfektion bekommen, sich insgesamt anders verhalten und darum ihr Risiko sowohl für eine Infektion als auch für Asthma erhöhen. Um diesen kausalen Zusammenhang herzustellen, muss das Ergebnis in einer größeren und prospektiven Studie mindestens einmal wiederholt werden. Wichtig ist auch, dass es sich bei den Menschen, die trotz einer Impfung eine Keuchhustenerkrankung bekommen, um eine Minderheit handelt.
In der Ausgabe 2018 sind folgende Aussagen hinzugekommen:
“In den USA fand sich bei geimpften Schülern eine deutlich höhere Rate an allergischen Krankheiten als bei ungeimpften: Neurodermitis 9,5 vs. 3,6 Prozent, Heuschnupfen 10,4 vs. 0,4 Prozent, Allergien 22,2 vs. 6,9 Prozent. Teilweise geimpfte Kinder hatten eine Zwischenposition (Mawson 2017 (1) ).
Das Verschieben der ersten Impfung vom dritten auf den vierten Lebensmonat senkt signifikant die Häufigkeit von Neurodermitis (Kiraly 2016).” (Seite 107/2018)
Die Ergebnisse von Mawson 2017 sind bereits besprochen. Kiraly 2016 hat einen Unterschied in einem Nebenergebnis gefunden (2a). Im Hauptergebnis gab es keinen Unterschied. Ankermann 2018 und Nillson 2018 (3a) besprechen u.a. Kiraly 2016, kommen aber nicht zum selben Ergebnis wie Hirte.
“Bei 8000 Erwachsenen in Australien fand sich ein Zusammenhang zwischen Allergien und den Impfungen gegen Diphtherie, Tetanus, Polio und Keuchhusten in der frühen Kindheit (Nakajima 2007 (14) )” (Seite 91)
Die Autoren von Nakajima 2007, also diejenigen, die die von Hirte zitierte Studie durchgeführt haben, kommen zu dem Ergebnis, dass es keinen Zusammenhang gibt (15). Auch in Bernsen 2008 wird die Studie erwähnt und diesem Ergebnis nicht widersprochen. Der Begriff „Zusammenhang“ wird an dieser Stelle mindestens missverständlich genutzt. Wichtig ist, ob es einen kausalen Zusammenhang gibt und dem widersprechen die AutorInnen.
“Impfungen (DT-Keuchhusten) im dritten Lebensmonat verdoppeln das spätere Asthmarisiko gegenüber einem Impfbeginn erst nach dem fünften Lebensmonat (McDonald 2008 (16) ).” (Seite 91)
Die Ergebnisse von McDonald 2008 ließen sich nie replizieren. Das mag sich nach einer Kleinigkeit anhören, doch wie bereits beschrieben, sind Replikationen von Ergebnissen zentraler Bestandteil des wissenschaftlichen Prozesses. Die Ergebnisse könnten zum Beispiel dadurch erklärbar sein, dass Eltern, die ihre Kinder zeitnah impfen, eher dazu neigen, mit ihrem Kind zum Arzt zu gehen und damit die Wahrscheinlichkeit steigt, dass auch andere Diagnosen eher erkannt werden. In der Gesamtschau der aktuellen Forschung, gibt es keinen Zusammenhang zwischen Allergien und Impfungen (17).
“Eine Nachauswertung des Kinder- und Jugendgesundheitssurveys 2003–2006 ergibt ein deutlich geringeres Allergierisiko bei Ungeimpften (Kögel-Schauz 2009) – auch wenn die offizielle Auswertung davon spricht, dass das Allergierisiko bei Geimpften und Ungeimpften gleich sei (Schmitz 2011).” (Seite 91)
Kögel-Schauz ist bereits aus dem 14. Teil bekannt. Der Link führt auf eine Website mit u. a. dieser Aussage:
“Jetzt ist es amtlich: Impfen macht unsere Kinder krank! Geimpfte Kinder und Jugendliche haben um ein Vielfaches mehr Allergien, leiden öfter unter Entwicklungsstörungen wie Hyperaktivität und haben wesentlich mehr Infekte und mehr chronische Krankheiten. Verantwortungsvolle Eltern informieren sich und lassen ihre Kinder nicht impfen!”
Ich habe mich nicht näher mit der „Nachauswertung“ beschäftigt, weil die Website, auf der der Text veröffentlicht ist, die bisherigen Äußerungen von Kögel-Schauz sowie ihre Qualifikationen dafür sorgen, dass ich die Aussage nicht ernst nehmen kann. Allein der Umstand, dass Hirte sie zitiert, sorgt dafür, dass sie hier erwähnt wird.
“In Schweden haben Waldorfschüler um 38 Prozent weniger allergische Erkrankungen als Schüler öffentlicher Schulen. Mögliche Ursachen: weniger Impfungen, häufigeres Durchmachen der Masern, weniger Vitamin D, weniger Antibiotika und gemüsereichere Kost (Alm 1999).” (Seite 91)
Alm 1999 wurde bereits im ersten Teil besprochen. Kurz gesagt, ist die Studie nicht geeignet, eine Aussage über Impfungen zu treffen. Auch eine Nachfolgestudie ist dieser Frage nicht nachgegangen, sondern hat sich mit anderen Faktoren beschäftigt.
“In den Niederlanden wurde im Rahmen einer medizinischen Doktorarbeit eine Befragung durchgeführt bei Familien mit 1.875 Kindern aus vergleichbarem Milieu, von denen etwa ein Drittel ungeimpft war (Bernsen 2005). Die folgende Aufstellung zeigt die Ergebnisse der Studie:
Asthma: geimpfte Kinder 15,2 Prozent/nichtgeimpfte Kinder 12,4 Prozent, Heuschnupfen: geimpfte Kinder 17,9 Prozent/nichtgeimpfte Kinder 16,2 Prozent, Ekzeme: geimpfte Kinder 34,2 Prozent/nichtgeimpfte Kinder 34,1 Prozent, Nahrungsmittelallergien: geimpfte Kinder 7,9 Prozent/nichtgeimpfte Kinder 6,3 Prozent, sonstige Allergien: geimpfte Kinder 48,7 Prozent/nichtgeimpfte Kinder 42,9 Prozent.
Die Autoren bezeichnen die Unterschiede zwar als nicht signifikant, doch schneiden bei allen untersuchten Erkrankungen die Ungeimpften besser ab, was sich bei größeren Vergleichsgruppen möglicherweise als signifikant erweisen würde.” (Seite 92)
Bei Bernsen 2005 handelt es sich um eine Dissertation. Die Formulierung, „die Autoren bezeichnen (…) als nicht signifikant“ lässt mich etwas ratlos zurück, weil es sich bei „Signifikanz“ um definierte Ergebnisse statistischer Tests handelt, nicht um etwas, was Autoren willkürlich entscheiden. Dass eine Signifikanz mit größerer Probandengruppe steigt, ist eine Spekulation, genauso ist es möglich, dass sich der Effekt stabil zeigt.
Hirte schaut sich eine Tabelle im Verlauf der Arbeit an, ignoriert jedoch neben der fehlenden Signifikanz das Gesamtergebnis der Arbeit, zu dem die Autorin kommt. Die Ergebnisse aus Umfragen gehören zu den am wenigsten geeigneten Daten für kausale Schlüsse. Umgekehrt wäre es vollkommen ungenügend, die Wirksamkeit von einer Impfung mittels einer Befragung belegen zu wollen. Die Dissertation widerlegt die Behauptung, es gäbe einen Zusammenhang zwischen Allergien (inkl. Asthma) und Impfungen (18). In einer Veröffentlichung erkennt Hirte diese Tatsache auch an (19). Rheumatologen empfehlen ihren PatientInnen, sich soweit wie möglich an die Empfehlungen der StIKO zu halten (20). Bernsen 2005, mit dem Ergebnis, dass es keinen Zusammenhang zwischen Impfungen und Allergien gibt, ist in der Ausgabe 2018 nicht mehr enthalten, Bernsen 2008 (s. o.) hingegen schon.
“Es gibt auch Studien, die den Zusammenhang zwischen Impfungen und Allergien ablehnen (Nilsson 1996, 1998, Koppen 2004, [Anm.: In Ausgabe 2018 ist auch “Schlaud 2017” erwähnt], was die große Unsicherheit unterstreicht, die unser Wissen über Impfungen kennzeichnet. Die meisten dieser Studien haben jedoch eine sehr kurze Laufzeit und sind daher nicht geeignet, die frühkindlichen Impfungen von dem Verdacht der Allergieauslösung freizusprechen.” (Seite 93)
Es wirkt an dieser Stelle zwar, als würde Hirte sich um eine ausgeglichene Darstellung bemühen, doch das täuscht. In der Ausgabe 2015 hat er eine Arbeit eingeführt (Terhune 2014), in der drei Arbeiten angeführt werden, die seine Sicht unterstützen, elf, die keinen Zusammenhang sehen und sechs, die einen Zusammenhang zwischen Impfung und verringertem Risiko für Atopie herstellen. Einige dieser Arbeiten zitiert Hirte selektiv in seinem Buch. Schlaud 2017 nutzt dieselben Daten wie Schmitz 2011 (Daten aus der KIGGS-Untersuchung des RKI). Anhand der Kritik von Hirte an Schlaud 2017 wird deutlich, dass er in der Lage ist, Studien kritisch zu bewerten und deren Ergebnisse zu hinterfragen:
“Die Studie des Robert Koch-Instituts (Schlaud 2017), mit der eine höhere Allergierate bei Geimpften widerlegt werden soll, leidet unter Interessenkonflikten der Behörde als STIKO-Koordinator und des Hauptautors, der schon eine Studie zusammen mit dem Impfmulti GSK durchgeführt hat. Daraus erklären sich vielleicht einige Unzulänglichkeiten: 2.258 Kinder wurden nicht in die Auswertung einbezogen, es gibt keine ärztliche Bestätigung der Allergiediagnosen, manche Diagnosen sind absurd (zum Beispiel »Asthma« oder »Heuschnupfen« bei unter Einjährigen), und Geimpfte werden nicht mit Ungeimpften verglichen (davon gab es zu wenige), sondern nur mit Kindern, die weniger oder später geimpft wurden.” (Seite 108/2018)
So differenziert die Kritik klingt, so wenig trifft sie zu. Bereits Hirtes erste Kritik an der Arbeit ist nicht korrekt. In der Einleitung der Arbeit wird dargelegt und mit Quellen belegt, dass theoretisch ein Zusammenhang zwischen Impfungen und Allergierisiko denkbar wäre. Darum hatte die Studie auch die Aufgabe, diesen möglichen Zusammenhang zu überprüfen. Der Vorteil von KIGGS ist, dass es eine große Zahl von Probanden gibt, die repräsentativ für die Bevölkerung sind. Der Nachteil ist, dass daraus keine kausalen Schlüsse gezogen werden können und die Untersucher in vielen Fällen auf die Angaben der Eltern angewiesen sind. Ergebnisse einzelner Arbeiten müssen immer im Kontext bisheriger Ergebnisse gesehen werden und in diesen fügen sich die Ergebnisse von Schlaud 2017 gut ein. Es konnten nicht alle Kinder in die Auswertung einbezogen werden, weil die Kinder entweder das erste Lebensjahr noch nicht vollendet hatten oder es keine vollständigen Daten zu ihnen gab. Dieses Vorgehen ist in einer Grafik in der Arbeit von Schlaud beschrieben und nachvollziehbar. Die KIGGS-Studie basiert auf Angaben der Eltern, so dass keine ärztlichen Diagnosen vorlagen. Das ist für diese Art von Studien ein übliches Vorgehen, weil die Angaben der Eltern hinreichend genau für den angestrebten Zweck sind. Die Tatsache, dass -aufgrund der Befragung von Eltern- “unsinnige Diagnosen” auftraten, ist hingegen kein Problem, weil diese Patienten aus der Datenanalyse ausgeschlossen wurden, weil sie jünger als ein Jahr waren. Die eine Kritik Hirtes erklärt somit die andere.
Meine Nachfrage beim RKI ergab eine weitere Frage zu Hirtes Kritik, die insgesamt zentral für dieses Buch ist: Was meint Hirte mit einem Vergleich von “Geimpften und Ungeimpften”? Wie viele Impfungen müsste ein Kind bekommen haben, um sich für die “Geimpft”- Gruppe zu qualifizieren? Gegen wie viele Erkrankungen müsste es mindestens geimpft sein? Eine Unterscheidung nach ‘Geimpft’ und ‘Ungeimpft’ ergäbe wenig Sinn und würde der “Lebenswirklichkeit und der Biologie in keiner Weise gerecht.” Schlaud 2017 ist eigentlich viel besser geeignet, einen Einfluss von Impfungen auf das Allergierisiko zu belegen, weil man bei einem positiven Zusammenhang erwarten könnte, dass Kinder mit mehr Impfungen ein höheres Risiko haben als Kinder mit weniger oder keinen Impfungen. Diesen Zusammenhang konnte die Studie jedoch nicht zeigen. Bei der Studie, die Dr. Schlaud mit GSK durchgeführt hat, handelte es sich um die TOKEN-Studie, die u. a. im zehnten Kapitel besprochen wird.
“Es gibt ernstzunehmende Hinweise auf Beeinträchtigungen der Infektabwehr durch Impfungen (…). (…) im kinderärztlichen Alltag (fällt auf), dass Kinder, die keine Impfung bekommen, außergewöhnlich infektresistent sind. Die Mehrzahl von ihnen sehe ich nur anlässlich der Vorsorgeuntersuchungen.” (Seite 93)
Keine Quelle. Die Wahrnehmungen aus der „medizinischen Praxis“ sind äußerst fehleranfällig.
“Die Infektrate von Kindern hat in den achtziger und neunziger Jahren enorm zugenommen. In den USA litten im Jahr 1981 18,7 Prozent aller Vorschulkinder, 1994 bereits 41,1 Prozent an wiederholten Ohrinfektionen (Lanphear 1997 (21), Auinger 2003 (22) ).” (Seite 93)
Das ist in der Tat ein beachtenswertes Ergebnis. Allerdings verschweigt Hirte die im Paper genannten Hauptrisikofaktoren, die nicht mit Armut assoziiert sind: Kindergartenbetreuung und Allergien. Beide haben in derselben Zeit ebenfalls zugenommen (23). So wie sich viele andere Dinge verändert haben. In Auinger 2003 wurde prognostiziert, dass die Einführung eines Impfstoffes gegen Pneumokokken die Erkrankungsrate wieder senken werde (24), was sich 2008 bestätigte (25).
- Risk of anaphylaxis after vaccination of children and adolescents; Bohlke, K., Davis, R. L., Marcy, S.M., Braun, M. M., et al.; Pediatrics 2003, 112 (4): 815–820
- Allergies and vaccination: a myth demystified;
Tobias Ankermann · Thomas Spindler · Michael Gerstlauer · Sebastian Schmidt; Allergo J Int
https://doi.org/10.1007/s40629-018-0077-8- In an Australian population-based cohort (HealthNuts, Melbourne), the delayed administration of diphtheria-tetanus-acellular pertussis (DTaP) showed no increased risk for food allergies (aOR 0.77; 95% CI 0.36–1.62; p = 0.49) or specific allergic sensitizations (aOR 0.66; 95% CI 0.35–1.24; p = 0.19). However, a re- duced incidence of atopic dermatitis and lower drug use to treat dermatitis emerged as secondary outcome parameters. (Ankermann 2018)
- How aluminum adjuvants could promote and enhance non-target IgE synthesis in a genetically-vulnerable sub-population; Todd D. Terhune & Richard C. Deth; Journal of Immunotoxicology Volume 10, 2013 – Issue 2; 11 Sep 2012
- . No increased sensitization from early vaccination of infants: a prospective study of infant vaccination in anthroposophical families; Lennart J. Nilsson; EClinicalMedicine, Volumes 4–5, October–November 2018, Pages 8-9
- Immunogloblin E and G responses to pertussis toxin after booster immunization in relation to atopy, local reactions and aluminium content of the vaccines; H. Odelram , M. Granström , S. Hedenskog , K. Duchén , B. Björkstén; May 1994 https://doi.org/10.1111/j.1399-3038.1994.tb00228.x Cited by: 27
- Infection of Human B Lymphocytes with MMR Vaccine Induces IgE Class Switching; Farhad Imani, Kelly E.Kehoe; Clinical Immunology
Volume 100, Issue 3, September 2001, Pages 355-361; https://doi.org/10.1006/clim.2001.5073 - Aluminium Hydroxide Adjuvant Initiates Strong Antigen-Specific Th2 Responses in the Absence of IL-4- or IL-13-Mediated Signaling; James M. Brewer, Margaret Conacher, Christopher A. Hunter, Markus Mohrs, Frank Brombacher and James Alexander; J Immunol December 15, 1999, 163 (12) 6448-6454;
- Abstract Oldenram 1994: The role of aluminium for IgG and IgE responses to pertussis toxin (PT), as well as for side effects, was investigated in 49 children with known atopy status. Primary immunization had been given with an adsorbed monocomponent or an adsorbed two‐component acellular pertussis vaccine. The children were then randomized to receive a booster immunization with either aluminiumadsorbed or non‐adsorbed, whole cell, pertussis vaccine. Both vaccines induced good IgG responses with the adsorbed vaccine giving higher post‐booster levels (p < 0.05). The adsorbed vaccine was, however, associated with more local side effects (p < 0.05) and tended to induce higher PT‐IgE responses than the non‐adsorbed vaccine. Furthermore, individuals who had received the two‐component vaccine as primary immunization had higher PT‐IgE responses after the booster, compared with individuals initially receiving the monocomponent vaccine (p = 0.041). No correlation between PT‐IgE and PT‐IgG levels was seen in any of the groups. Total serum IgE levels correlated to PT IgE levels, particularly in children with atopy (r = 0.950, p < 0.001). The addition of aluminium to the pertussis vaccine, was, thus, associated with a stronger IgG antibody response, but tended also to induce a stronger IgE antibody response. The correlation between total IgE and PT‐IgE, which was most prominent in children with atopy, indicates that the role of immunization for the development of allergy merits further studies.
- HUMAN HEALTH RISK ASSESSMENT FOR ALUMINIUM, ALUMINIUM OXIDE, AND ALUMINIUM HYDROXIDE; Daniel Krewski, Robert A Yokel, Evert Nieboer; J Toxicol Environ Health B Crit Rev. 2007; 10(Suppl 1): 1–269. doi: 10.1080/10937400701597766
- Abstract Imani 2001: Circulating immunoglobulin E (IgE) is one of the characteristics of human allergic diseases including allergic asthma. We recently showed that infection of human B cells with rhinovirus or measles virus could lead to the initial steps of IgE class switching. Since many viral vaccines are live viruses, we speculated that live virus vaccines may also induce IgE class switching in human B cells. To examine this possibility, we selected the commonly used live attenuated measles mumps rubella (MMR) vaccine. Here, we show that infection of a human IgM+ B cell line with MMR resulted in the expression of germline ϵ transcript. In addition, infection of freshly prepared human PBLs with this vaccine resulted in the expression of mature IgE mRNA transcript. Our data suggest that a potential side effect of vaccination with live attenuated viruses may be an increase in the expression of IgE.
- Abstract Terhune 2014: Aluminum-containing adjuvants increase the effectiveness of vaccination, but their ability to augment immune responsiveness also carries the risk of eliciting non-target responses, especially in genetically susceptible individuals. This study reviews the relevant actions of aluminum adjuvants and sources of genetic risk that can combine to adversely affect a vulnerable sub-population. Aluminum adjuvants promote oxidative stress and increase inflammasome activity, leading to the release of IL-1β, IL-18, and IL-33, but not the important regulatory cytokine IL-12. In addition, they stimulate macrophages to produce PGE2, which also has a role in regulating immune responses. This aluminum-induced cytokine context leads to a TH2 immune response, characterized by the further release of IL-3, IL-4, IL-5, IL-9, IL-13, and IgE-potentiating factors such as sCD23. Genetic variants in cytokine genes, such as IL-4, IL-13, IL-33, and IL-18 influence the response to vaccines in children and are also associated with atopy. These genetic factors may therefore define a genetically-vulnerable sub-population, children with a family history of atopy, who may experience an exaggerated TH2 immune response to aluminum-containing vaccines. IL-4, sCD23, and IgE are common factors for both atopy and the immune-stimulating properties of aluminum adjuvants. IL-4 is critical in the production of IgE and total IgE up-regulation. IL-4 has also been reported to induce the production of sCD23 and trigger resting sIgM+, sIgD+ B-cells to switch to sIgE+ B-cells, making them targets for IgE-potentiating factors. Further, the actions of IgE-potentiating factors on sIgE+ B-cells are polyclonal and unrestricted, triggering their differentiation into IgE-forming plasma cells. These actions provide a mechanism for aluminum-adjuvant promotion and enhancement of non-target IgE in a genetically vulnerable sub-population. Identification of these individuals may decrease the risk of adverse events associated with the use of aluminum-containing vaccines.
- To date the epidemiological data favors no association between vaccinations and atopy development at the population level. However, the data is inconsistent, with some studies showing a positive relationship (i.e., fewer allergic manifestations with lower vaccination coverage) (Alm et al., 1997; Kemp et al.; Hurwitz et al., 2000; Olesen et al., 2003) the majority show no relationship (Stannegard et al., 1998; Henderson et al., 1999; Yilmaz et al., 2000; Gruber et al., 2001; Bager et al., 2003; Marks et al., 2003; Nilsson et al., 2003; Annus et al., 2004; Koppen et al., 2004; Maitra et al., 2004; McKeever et al., 2004; Mohrenschlager et al., 2007) and others showing an inverse relationship (i.e., fewer allergic manifestations in vaccinated children) (Aaby et al., 2000; Anderson et al., 2001; Bernsen et al., 2003; Gruber et al., 2003; da Cunha et al., 2004; Jedrychowski et al., 2004). Clarification of the relationship between vaccination and atopy at the population level will require rigorously standardized studies with larger populations, including unvaccinated subjects (Kalaboka et al., 2007), although the ethical and legal issues of leaving a large portion of the study population unvaccinated would have to be resolved. We propose that a previously unrecognized sub-population may be genetically vulnerable to the T-helper (TH)-2 immune response induced by aluminum-containing vaccines.
- As stated above, to date, the epidemiological data favors no association between vaccinations and atopy development at the population level, and further study is needed to determine if a genetic pre-disposition to atopy is a contraindication to vaccination with aluminum containing adjuvants. Therefore, any changes from the recommended vaccine schedule to withhold or postpone vaccination needs to be made with respect to the currently known risks and benefits. The data reviewed herein serves to indicate that more study is warranted to clarify these risks and benefits.
- „Childhood asthma and allergy: the role of vaccinations and other early life events“ Bernsen 2005; Erasmus MC-University Medical Center Rotterdam
- Is childhood immunisation associated with atopic disease from age 7 to 32 years?; Kazunori Nakajima, Shyamali C Dharmage, John B Carlin; Thorax 2007;62:270–275. doi: 10.1136/thx.2006.062547
- Nakajima 2007 Conclusions: The few effects seen in this study are small and age-dependent, and nearly all our findings support numerous previous studies of no effect of vaccines on asthma. Based on these findings, the fear of their child developing atopic disease should not deter parents from immunising their children, especially when weighed against the benefits.
- Delay in diphtheria, pertussis, tetanus vaccination is associated with a reduced risk of childhood asthma.; McDonald, K. L., Huq, S. I., Lix, L. M., et al.; J Allergy Clin Immunol 2008, 121 (3): 626–631
- Allergies and vaccination: a myth demystified
Tobias Ankermann · Thomas Spindler · Michael Gerstlauer · Sebastian Schmidt; Allergo J Int 30 April 2018; https://doi.org/10.1007/s40629-018-0077-8 - Bernsen 2008: In chapter 2 we concluded that, at primary school age, DTPPo vaccinated children were not more often atopic than unvaccinated children. As this study was conducted in a religious group in The Netherlands, where part of the population refuses vaccinations for religious reasons, the problem of confounding by indication, which may have biased other studies, was no reason for concern (1,2). Moreover, the majority of the group that was not vaccinated for DTPPo did not receive other childhood vaccinations either, so our findings also appear to exonerate additives used in these vaccines, such as aluminium containing adjuvants. This conclusion is very reassuring for parents who fear possible long term adverse effects of vaccinations for their children and, if communicated well, our finding may help reverse the declining vaccination coverage.
- „Es gibt epidemiologische Hinweise (…) dagegen (z.B. 22, 23).“ 22 bezieht sich auf Bernsen 2008. Aus „Impfungen – ein weiterhin ungelöstes Problem“; Schweizerische Ärztezeitung 2005;86: Nr 20
- Impfungen bei rheumatischen Erkrankungen des Kindes- und Jugendalters; K. Minden · M. Niewerth · M. Borte · W. Singendonk · J.-P. Haas; Z Rheumatol 2007 · 66:111–120
- Increasing prevalence of recurrent otitis media among children in the United States; Lanphear, B. P., Byrd, R. S., Auinger, P., Hall, C. B.; Pediatrics 1997, 99 (3): E1
- Trends in Otitis Media Among Children in the United States; Peggy Auinger, Bruce P. Lanphear, Heidi J. Kalkwarf and Mona E. Mansour Pediatrics 2003;112;514-520; DOI: 10.1542/peds.112.3.514
- ABSTRACT Lanphear 1997. Background. The number of visits for otitis media, the most common diagnosis among pre- school children, has increased during the past decade. This study was undertaken to determine whether there has been a concurrent increase in the prevalence of re- current otitis media among children in the United States and to identify risk factors or demographic changes to explain the increase. Methods. Secondary analyses of cross-sectional data from the Child Health Supplement to the 1981 and 1988 National Health Interview Surveys (n ? 5189 1981 and n ? 6209 1988) were done to identify temporal changes in the prevalence and any associated risk factors of re- current otitis media among children <6 years of age. Results. Recurrent otitis among preschool children increased from 18.7% in 1981 to 26% in 1988 (odds ratio OR ? 1.6, 95% confidence interval CI ? 1.4, 1.7). Although the prevalence of recurrent otitis increased with age, the greatest increase in recurrent otitis media occurred in infants (OR ? 1.9, CI ? 1.3, 2.9). Factors independently associated with recurrent otitis were any allergic condition (OR ? 1.9, CI ? 1.7, 2.2); survey year (OR ? 1.7, CI ? 1.5, 1.9); Black race (OR ? .6, CI ? .5, .7); Hispanic ethnicity (OR ? .8, CI ? .6, .9); day care (OR ? 1.5, CI ? 1.3, 1.7); out-of-home care by an unrelated sitter (OR ? 1.3, CI ? 1.1, 1.6); and male gender (OR ? 1.2, CI ? 1.1, 1.3). From 1981 to 1988, there were significant in- creases in some risk factors associated with recurrent otitis media, including day care (11% vs 21%) and allergic conditions (14% vs 18%). Conclusions. We conclude that there has been a sig- nificant increase in the prevalence of recurrent otitis me- dia among children in the United States, particularly in infants. The increased prevalence of recurrent otitis me- dia was associated with an increase in the use of child care and a higher prevalence of allergic conditions among children.
- Auinger 2003: ABSTRACT. Background. The prevalence of repeated otitis media (OM) increased during the 1980s, but it is unknown if the increase has continued.
To determine trends in the prevalence of OM, early-onset OM, and repeated OM among US children from 1988 to 1994 and to identify factors that may explain any observed changes.
Methods. The Third National Health and Nutrition Examination Survey was administered in 2 phases: phase I (1988 –1991) and phase II (1991–1994), each comprising a national probability sample. OM (ever having had OM), early-onset OM (first episode at <12 months of age), and repeated OM (>3 episodes) were assessed for 8261 children <6 years of age.
Results. After controlling for risk factors for OM, the prevalence of OM from phase I to phase II increased from 66.7% to 69.7% (odds ratio OR ? 1.1; 95% confidence interval CI ? .99, 1.1), early-onset OM increased from 41.1% to 45.8% (OR ? 1.1; 95% CI ? 1.03, 1.2), and repeated OM increased from 34.8% to 41.1% (OR ? 1.2; 95% CI ? 1.1, 1.4). This observed increase corresponds to 561 000 and 720 000 more children having early-onset OM and repeated OM, respectively. Child care use, early breastfeeding termination, asthma, and access to health care did not significantly increase from phase I to phase II. The prevalence of early-onset OM and repeated OM was higher for affluent children, but the greatest increase in prevalence was among impoverished children. There was an increase in allergic conditions from phase I to phase II for poor children (22.6% to 30.2%).
Conclusions. The prevalence of early-onset OM and repeated OM continued to increase among preschool children in the United States. Further research to investigate this increasing prevalence should explore changes in management practice and an increase in prevalence of allergic conditions among poor children. - Trends in Acute Otitis Media-Related Health Care Utilization by Privately Insured Young Children in the United States, 1997–2004; Fangjun Zhou, Abigail Shefer, Yuan Kong, J. Pekka Nuorti; Pediatrics 2008; CONCLUSIONS. Acute otitis media-related health care utilization and associated antibiotic prescriptions for privately insured young children decreased more than expected (on the basis of efficacy estimates in prelicensure clinical trials) after the introduction of routine 7-valent pneumococcal conjugate vaccine immunization. Although other factors, such as clinical practice guidelines to reduce antibiotic use, might have contributed to the observed trend, 7-valent pneumococcal conjugate vaccine may play an important role in reducing the burden of acute otitis media, resulting in substantial savings in medical care costs.
- Time to abandon the hygiene hypothesis: new perspectives on allergic disease, the human microbiome, infectious disease prevention and the role of targeted hygiene; Sally F Bloomfield, Graham AW Rook, Elizabeth A Scott; l Perspectives in Public Health; July 2016 Vol 136 No 4


